Auswertung einer Umfrage der Stiftung Gesundheit im Auftrag des Centre for Planetary Health Policy
E-01-23
DOI:10.5281/zenodo.7898425
Wir bedanken uns für die freundliche Unterstützung bei Prof. Dr. med. Kai Kolpatzik (Kuratoriumsmitglied Stiftung Gesundheit), Dr. Christian Schulz, Kirstin Lederer, Anna Wolf und Maike Bildhauer.
Nach einer ersten Umfrage im Frühjahr 2022 hat die Stiftung Gesundheit im Auftrag des Centre for Planetary Health Policy (CPHP) eine zweite Befragung zu den Beschlüssen des 125. Deutschen Ärztetages (DÄT) durchgeführt. Dabei wurde die Ärzt:innenschaft zu vier Kernthemen befragt:
- Hitzeschutz im ärztlichen Alltag
- Stand der Umsetzung der Beschlüsse des 125. Deutschen Ärztetages
- Unterstützungsbedarf für die Umsetzung der Beschlüsse
- Unterstützung bei der Umsetzung durch Landesärztekammern und Fachgesellschaften
Hauptergebnisse auf einen Blick
Die Umsetzung der Beschlüsse des 125. DÄT zum Thema „Klimaschutz ist Gesundheitsschutz“ ist laut den befragten Ärzt:innen im vergangenen Jahr kaum vorangekommen. Zwar ist der Anteil an Ärzt:innen, die Klimaschutz- und -anpassungsmaßnahmen in ihrer Arbeit umsetzten, im Vergleich zum Vorjahr teilweise gestiegen, dennoch stoßen Mediziner:innen schnell an die Grenzen geltender Hygienevorschriften und Einkaufs- und Vergütungssysteme. Eine große Mehrheit forderte daher bessere Rahmenbedingungen, Anreize und Empfehlungen aus Politik, Selbstverwaltung und Fachgesellschaften, um Klimaschutz und -anpassung zu verbessern.
Viele Befragte wünschten sich entsprechende Fort- und Weiterbildungen, Informationen und Initiativen der Bundesärztekammer (BÄK), den Landesärztekammern und den medizinischen Fachgesellschaften. Bestehende Angebote für klimarelevante Themen waren zudem vielen Ärzt:innen noch nicht bekannt.
Trotz großer medialer und gesellschaftlicher Aufmerksamkeit im vergangenen Jahr, scheint ein erhöhter Hitzeschutz in der ärztlichen Praxis kaum umgesetzt worden zu sein, obwohl die Mehrheit der Ärzt:innen gesundheitliche Auswirkungen von Hitze bei den eigenen Patient:innen beobachtete. Noch immer fehlte es den meisten Ärzt:innen an geeigneten Informationsmaterialien und Fortbildungen.
Im Mai findet der 127. Deutsche Ärztetag statt. Dort könnte die Rolle der Ärztekammern und Fachgesellschaften sowie die Vereinbarkeit von Nachhaltigkeit und Hygienevorschriften aufgegriffen werden, sodass die Umsetzung von Klimaschutz und -anpassung in der ärztlichen Praxis beschleunigt wird.
Methodisches Vorgehen
Die Einladung zur Teilnahme an der Umfrage wurde von der Stiftung Gesundheit an 20.000 ambulant und stationär tätige Allgemein- und Fachärzt:innen per E-Mail gesendet, die hinsichtlich Gender, Fachgebieten, Alter sowie geografischer Verteilung repräsentativ für die niedergelassene und angestellte Ärzt:innenschaft in Deutschland aus dem Strukturverzeichnis der medizinischen Versorgung ausgewählt wurden. Als Erhebungsinstrument wurde ein Online-Fragebogen in Anlehnung an unsere Umfrage aus dem Frühjahr 2022 konzipiert. Die Ärzt:innen aus der Stichprobe erhielten eine Informations-E-Mail mit einem personalisierten Link zum Online-Fragebogen. Die nicht incentivierte Online-Umfrage erfolgte vom 09. bis zum 23. März 2023. Ärzt:innen, die nach einer Woche noch nicht teilgenommen hatten, erhielten einmalig ein Erinnerungsschreiben. Die vier Fragen im Online-Fragebogen basieren auf bisherigen Befragungsergebnissen und Schwerpunkten der Beschlüsse des 125. DÄT.
Hitzeschutz muss dringend verbessert werden
Zahlreiche Folgen des Klimawandels zeigen sich auch in Deutschland bereits konkret. Vor allem zunehmende Hitzeperioden stellen besonders für ältere Menschen, Babys und Kleinkinder, Menschen mit Vorerkrankungen und Menschen, die im Freien arbeiten, eine erhebliche Gesundheitsgefahr dar. Nach 8.700 hitzeassoziierten Todesfällen im Jahr 2018, sind im Sommer 2022 laut Robert Koch Institut ca. 4.500 Menschen vorzeitig infolge der Hitze gestorben.2,3
Anfang 2023 veröffentlichte der Sachverständigenrat zur Begutachtung der Entwicklung im Gesundheitswesen ein Gutachten zu ‚Resilienz im Gesundheitswesen‘. Dieses macht deutlich, dass gesundheitsgefährdende Klimawandelfolgen wie Hitzeperioden gesamtgesellschaftlich und insbesondere im Gesundheitswesen besser antizipiert werden müssen. Akteur:innen auf allen Entscheidungsebenen müssen den Umgang mit Hitze von besser vorbereiten und koordinieren, so der Sachverständigenrat.4 Obwohl gesundheitliche Auswirkungen des Klimawandels inzwischen breit im Gesundheitswesen diskutiert werden, steht eine flächendeckende Erhöhung des Hitzeschutzes noch aus. Dies spiegelte sich auch in zahlreichen Debattenbeiträgen und Anträgen beim 125. DÄT wider.
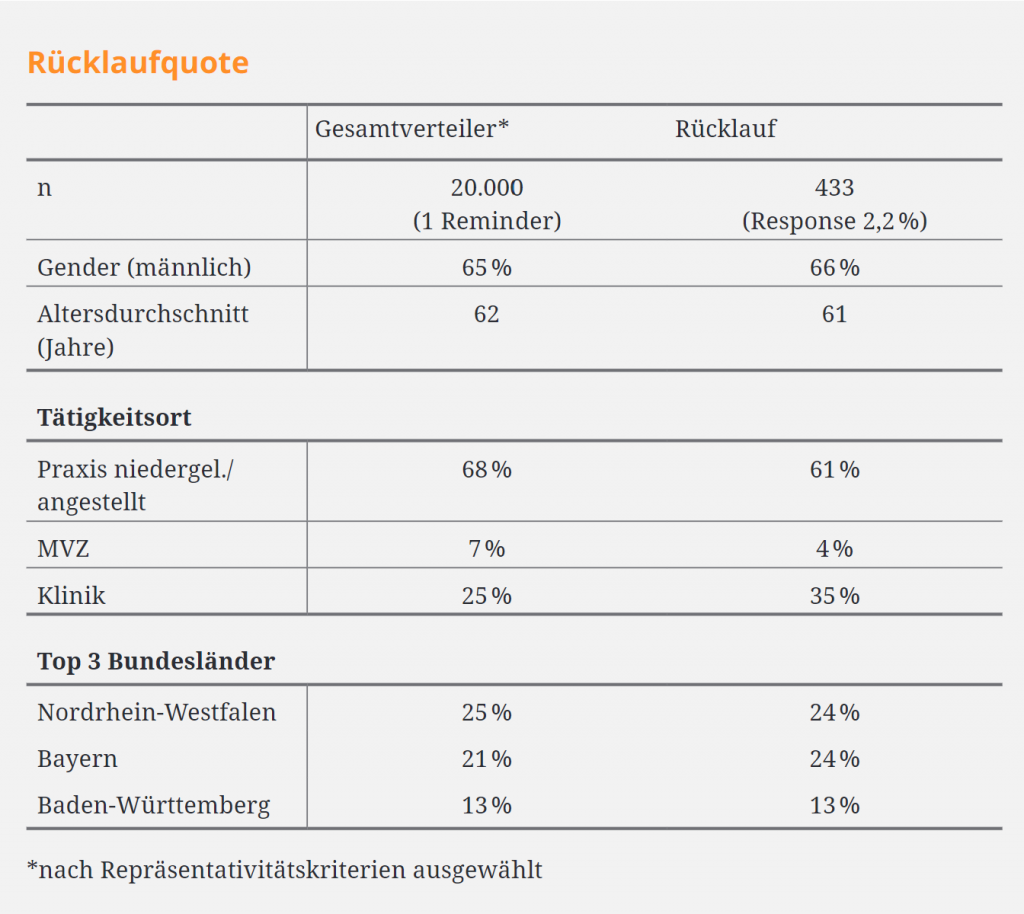
Die aktuelle Umfrage zeigt, dass vor allem Ärzt:innen aus den Fachbereichen Allgemeinmedizin, Innere Medizin, Dermatologie, Psychiatrie sowie Kinder- und Jugendmedizin regelmäßig gesundheitliche Auswirkungen von Hitze bei ihren Patient:innen wahrnehmen (vgl. Abbildung 1).
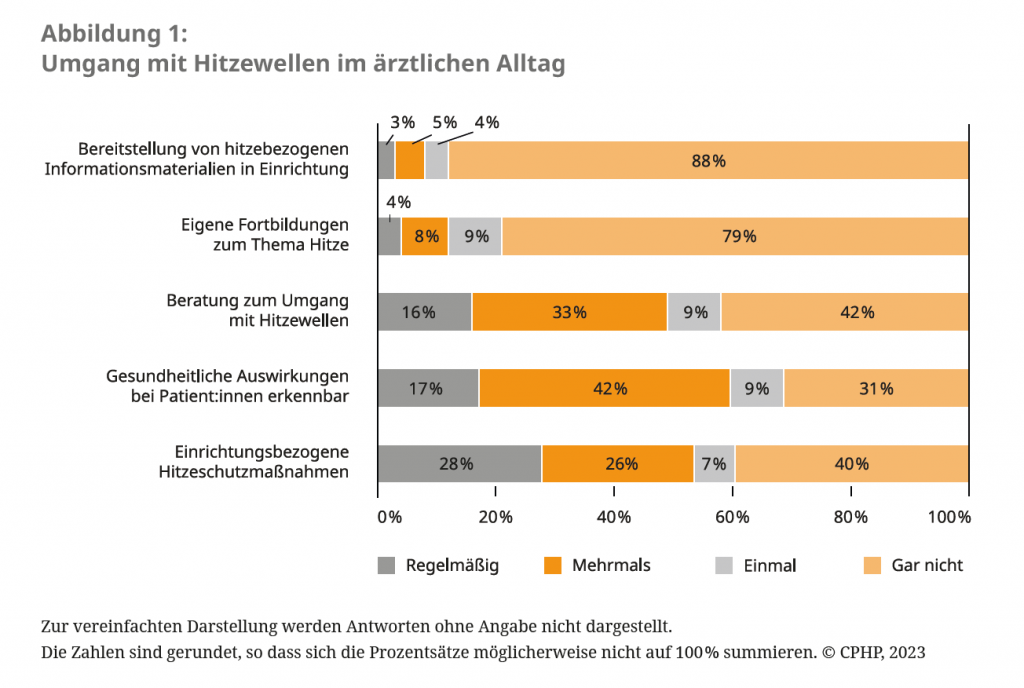
Seit unserer Umfrage vor einem Jahr zeichnen sich mit Blick auf den Umgang mit Hitzewellen Verbesserungen ab. So stieg der Anteil der antwortenden Ärzt:innen, die regelmäßig oder schon gelegentlich Patient:innen zum Umgang mit Hitzewellen, einschließlich veränderten (Neben-)Wirkungen von Medikamenten und angepasstem Alltagsverhalten, beraten haben von 42 auf 49 Prozent.5 Mehr als die Hälfte befürwortete die Einführung einer Abrechnungsziffer für ärztliche Hitzeschutzberatungen (vgl. Abbildung 2). Ebenfalls leicht gestiegen ist der Anteil an Gesundheitseinrichtungen, die nach Angaben der Befragten Hitzeschutzmaßnahmen vornehmen. Dabei gaben im Verhältnis mehr niedergelassene und in Praxen angestellte Ärzt:innen an, in der eigenen Einrichtung Anpassungen wie gezieltes Lüften, Verschattung, Verschiebung von Sprechzeiten in die Morgen- und/oder Abendstunden vorgenommen zu haben. Fast die Hälfte hat jedoch noch immer keine regelmäßigen Hitzeschutzmaßnahmen ergriffen, was auf darauf hindeutet, dass weiterhin ein sehr hoher Handlungs- und Aufklärungsbedarf besteht.
Mehr persönliche Bemühungen unter hemmenden Rahmenbedingungen
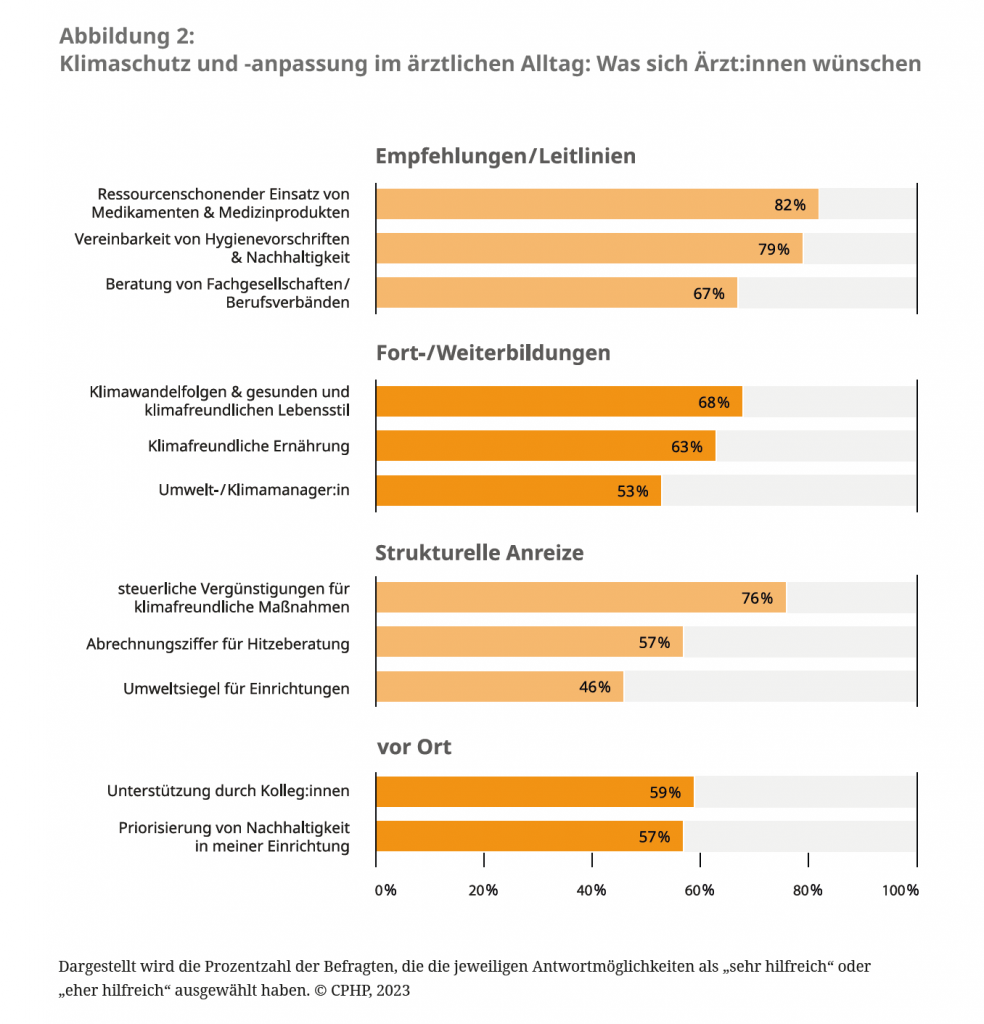
Gefragt nach der Umsetzung der beim 125. DÄT beschlossenen ärztlichen Klimaschutz- und -anpassungsmaßnahmen, zeigte sich ein gemischtes Bild (vgl. Abbildung 3). Auf der einen Seite integrierten viele Ärzt:innen Klimaschutz und Aufklärung über gesundheitliche Folgen des Klimawandels bereits in ihren Arbeitsalltag. Andererseits haben sich die Rahmenbedingungen kaum verändert, vor allem im Hinblick auf die großen Emissionsanteile im Bereich der Lieferketten von Arzneimitteln, Medizintechnik und anderen Medizinprodukten, Bestimmungen und Anreize für den Einkauf im Gesundheitswesen, Priorisierung und Vergütung von Prävention und Zuwendungsmedizin.
Ein besonders großes Potential zur Reduktion von Krankheitslast, Ressourcenverbrauch und Emissionen liegt in der Stärkung der präventionsorientierten, ressourcenschonenden Zuwendungsmedizin, wie ein Beschluss des 125. DÄT betont. Unsere Umfrage zeigt, das 42 Prozent der Ärzt:innen dies bereits in der eigenen Arbeit umsetzten. Knapp ein Viertel der Befragten, von denen 43 Prozent in Kliniken tätig waren, stufte dies als nicht relvant ein. Dies spiegelt ein ärztliches Selbstverständnis wider, dessen Fokus mehr auf der Behandlung von Symptomen und weniger auf Prävention liegt.
Über die Hälfte der Befragten hatte für die eigene Einrichtung bereits Konzepte zur Reduktion des Verbrauches von Energie und Material, Verpackungen und weiteren Ressourcen eingeführt, darunter 69 Prozent niedergelassene oder in Praxen angestellte Ärzt:innen. Für Hausärzt:innen liegt das Positionspapier ‚Der Klimawandel ist die größte Bedrohung für die globale Gesundheit im 21. Jhd – Hausärzt*innen sind gefragt!‘ der Deutschen Gesellschaft für Allgemeinmedizin und Familienmedizin (DEGAM) vor.6 Ein von der Deutschen Allianz Klimawandel und Gesundheit e.V. (KLUG) initiiertes Praxennetzwerk7 gilt zudem als Praxisbeispiel für die Umsetzung von Klimaschutzmaßnahmen, für das unter anderem beim deutschen Hausärztetag geworben wurde.
Klare Empfehlungen und Leitfäden gewünscht
Die aktuelle Umfrage bestätigte erneut, dass Ärzt:innen sich Leitlinien und Empfehlungen zu nachhaltigen Arbeitsweisen und zum klimabewussten Umgang mit Medizinprodukten wünschen. Vor allem die Vereinbarkeit mit Hygienevorschriften ist mit Blick auf Mehrwegprodukte ein wiederkehrendes Thema, welches die entsprechenden Fachgesellschaften adressieren sollten.
82 Prozent der antwortenden Ärzt:innen fänden Leitlinien zum ressourcenschonenden Umgang mit Medikamenten und Medizinprodukten hilfreich. Dieser Aspekt ist auf dem Weg zu einem klimaneutralen Gesundheitssystem besonders wichtig, da etwa 70 Prozent der Emissionen entlang der Lieferketten entstehen und Daten zu deren Umwelt- und Klimabilanz meist fehlen. Für Mediziner:innen ist es entsprechend oft nicht möglich, die Umweltauswirkungen einzelner Medikamente oder Medizinprodukte bei gleichwertigen Therapiealternativen zu berücksichtigen. Die Gesetzgebung sollte dahingehend verbessert werden, dass die Umweltrisikoprüfung für die Zulassung von neuen Arzneimitteln zulassungsrelevant wird, Hersteller die Klima- und Umweltbilanz von Produkten transparent machen und so gering wie möglich halten sollten und sachgerechte Entsorgung erleichtert wird.8,9
Etwa zwei Drittel der Befragten hielten darüber hinaus Fort- und Weiterbildungen zu Klimawandelfolgen, einem gesundheits- und klimafreundlichen Lebensstil und Gesundheitskompetenz für hilfreich. Dies war auch eine der Handlungsempfehlungen des Leitantrages ‚Gesundheitsversorgung im Zeichen von Planetary Health‘ der Hauptversammlung des Hartmannbundes im vergangenen Jahr.10 Die BÄK hat bereits ihr Curriculum zum Thema Klimawandel und Gesundheit mit der Zielsetzung „Ärzte zu befähigen, Krankheiten, die aufgrund des Klimawandels verstärkt auftreten können, zu erkennen und differenzialdiagnostisch in Betracht zu ziehen sowie gezielt präventive Maßnahmen anzuleiten“ im letzten Jahr überarbeitet.11 Die Wirkung dieses Curriculums wird sich erst in den nächsten Jahren in Gänze zeigen.
Fast die Hälfte der Befragten beriet Patient:innen bereits über eine gesundheitsfördernde Ernährungsweise oder planten, dies in Zukunft zu tun. Eine überwiegend pflanzenbasierte Ernährungsweise hat einen erheblichen gesundheitsfördernden Einfluss auf viele nicht-übertragbare Erkrankungen. Weiterhin reduziert sie neben Treibhausgasemissionen auch den Biodiversitätsverlust, schont Wasser- und Landnutzung sowie den Eintrag von Pestiziden, Nitrat und anderen Stoffen in die Umwelt. Einige Befragte wiesen in ihren Freitextantworten auf das Potential der Planetary Health Dieti sowohl für Patient:innen als auch in der Gemeinschaftsverpflegung im Krankenhaus hin. Dies geht auch aus den Umfrageergebnissen der Universität Erfurt hervor, die zeigten, dass einer deutlichen Mehrheit der Befragten der PACE Studie gesunde und klimafreundliche Verpflegung am Arbeitsplatz sowie Gemeinschaftseinrichtungen wichtig ist.12 Der Hartmannbund hatte 2022 beschlossen, die Verbreitung einer pflanzenbasierten Ernährungsweise zu fördern.13
i Die Planetary Health Diet ist eine gesundheits- und umweltfreundliche Ernährungsweise, die von Wissenschaftler:innen der EAT Lancet Kommission erarbeitet wurde.
Landesärztekammern und Fachgesellschaften könnten mehr tun
In diesem Jahr fragten wir auch gezielt, welche Unterstützung Ärzt:innen von ihren Landesärztekammern (LÄK) und Fachgesellschaften zur Umsetzung der Beschlüsse des 125. DÄT bekommen. Insgesamt besteht hier noch großes Potential.
So gaben nur 19 Prozent bzw. 21 Prozent der Befragten an, Fort- und Weiterbildungen von ihrer LÄK oder Fachgesellschaft zum Thema Klimawandel zu kennen. Nur 12 Prozent wussten von Informationen oder Empfehlungen ihrer LÄK zur Stärkung von ressourcenschonender, präventionsorientierter Zuwendungsmedizin. Selbst eine Erklärung seitens der LÄK zum Thema Klimaschutz mit konkreten Maßnahmen für den eigenen Wirkungsbereich kannten nur 14 Prozent der Befragten (vgl. Abbildung 4).
Zwischen den LÄK gibt es hierbei allerdings erhebliche Unterschiede: Blicken wir auf die drei größten Bundesländer, so gaben acht Prozent der in Bayern ansässigen Befragten an, dass ihre Landeärztekammer Reisekostenbestimmungen dahingehend geändert hat, dass klimafreundliche Reisemittel bevorzugt werden. Aus NRW bestätigte dies hingegen niemand. Auch Fort- und Weiterbildungen ihrer LÄK zum Thema Klimawandel und Gesundheit waren nur elf Prozent der Befragten aus NRW bekannt, dagegen 33 Prozent der Befragten aus Baden-Württemberg.
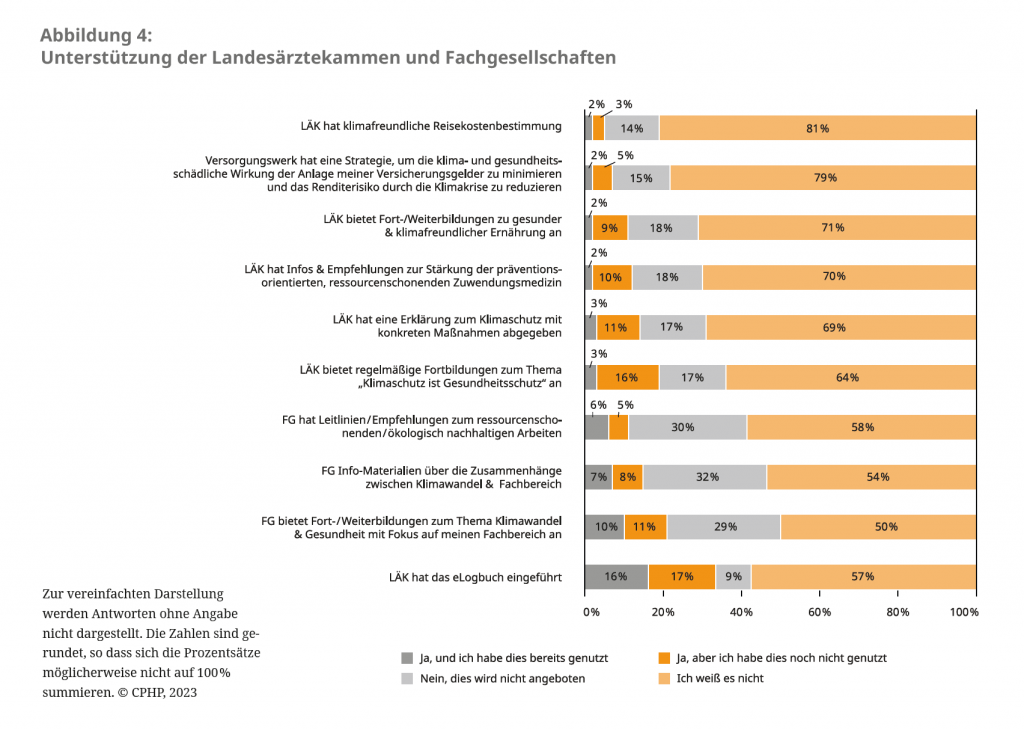
Ein ähnliches Bild zeigt sich in Bezug auf die Versorgungswerke, die als institutionelle Investoren Einfluss auf realwirtschaftliche Aktivitäten nehmen können. Durch entsprechende Strategien lassen sich einerseits durch die Klimakrise bedingte ökonomische Risiken für das Portfolio reduzieren, andererseits können sie negativen gesundheitlichen Risiken durch bestimmte Industriesektoren entgegenwirken. In diesem Kontext forderte ein Antrag auf dem 125. DÄT die Versorgungswerke zu nachhaltigem Investment auf. Nur zwölf Prozent der Befragten aus Bayern bejahten, dass ihr Versorgungswerk eine Strategie habe, um die klima- und gesundheitsschädliche Wirkung der Anlage ihrer Versichertengelder zu minimieren und das Renditerisiko durch die Klimakrise zu reduzieren. In Baden-Württemberg waren es sechs Prozent. In NRW bejahte dies nur eine einzige Person.
Befragte, die angaben Fort- und Weiterbildungen oder Informationsmaterialien zu klimarelevanten Themen oder Leitlinien und Empfehlungen ihrer Fachgesellschaft zum ressourcenschonenden und ökologisch nachhaltigen Arbeiten zu kennen, kamen vor allem aus den Fachbereichen Allgemeinmedizin, Anästhesiologie, Kinder- und Jugendmedizin, Innere Medizin, Dermatologie, Psychosomatische Medizin und Psychotherapie sowie Psychiatrie und Psychotherapie.
Die Integration von gesundheitlichen Klimawandelfolgen und Nachhaltigkeitszielen in Leitlinien wurde auch beim diesjährigen Kongress für evidenzbasierte Medizin diskutiert, welcher den Schwerpunkt „Gesundheit und Klima – EbM für die Zukunft“ hatte.14 Um die Folgen des Klimawandels stärker in der evidenzbasierten Medizin abzubilden, ist eine methodische Ausweitung der Gesundheitsfolgenabschätzung notwendig, die auch Folgen für die Umwelt berücksichtigt.
Viele Befragte erläuterten, dass die derzeitigen Vergütungssysteme, Hygienevorschriften, aber z.B. auch das neue Medizinproduktegesetz der Bevorzugung von nachhaltigen Produkten und einer sprechenden, präventionsorientierten Medizin im Wege stünden. Einige äußerten darüber hinaus Frustration über zu wenig Engagement und Handlungswillen seitens der Politik, der Industrie und Klinikträgern. Ärzt:innen beklagten, dass sie keinen Einfluss auf den Einkauf oder Maßnahmen zum Klima- und Hitzeschutz ihrer Klinik oder ihres Medizinischen Versorgungszentrums (MVZ) hätten und diese Aspekte von der Geschäftsführung als zu teuer und nicht wichtig genug angesehen würden. Dies bestätigt die Erkenntnisse unserer Umfrage im Herbst 2022, die bei vielen Führungskräften im Gesundheitswesen einen Mangel an Wissen und Anreizen sowie eine unzureichende Umsetzung von Klimaschutz– und -anpassungsmöglichkeiten feststellte.15
In der aktuellen Umfrage wurden Beispiele und Vorschläge für die Umsetzung von nachhaltigen Lösungen in der Praxis genannt. So vernetzten sich einzelne Ärzt:innen bereits mit Kolleg:innen zu klimarelevanten Themen. Andere wünschten sich dafür passende Netzwerke mit Fokus auf konkrete Projekte, besipielsweise von den Kassenärztlichen Vereinigungen. Auch wurde vorgeschlagen, klimarelevante Aspekte in das Qualitätsmanagement zu integrieren. In Bezug auf klimafreundliche Gebäude wurden notwendige finanzielle Anreize für Gebäudesanierung sowie Vorgaben zum klimafreundlichen (Neu-)Bauen hingewiesen.
Unsere Umfrage zeigte auch, dass eine Minderheit der Ärzt:innenschaft Klimaschutz ablehnt oder zumindest keine Rolle für Maßnahmen im Gesundheitssektor sieht. Deutlich mehr Befragte beschrieben fehlende Kapazitäten und Ressourcen aufgrund von finanziellem und zeitlichem Druck als Barrieren für den Ausbau von Klimaschutz und -anpassung.
Handlungsempfehlungen für Entscheidungsträger:innen im Gesundheitswesen
1. Klimaschutz und -resilienz im eigenen Wirkungsbereich voranbringen
Auch wenn zahlreiche Rahmenbedingen vom Gesetzgeber angepasst werden müssen: medizinische Fachgesellschaften und Verbände haben ebenso wie die Ärztekammern viele ungenutzte Potentiale, um Informationen, Aufklärung, Fort- und Weiterbildungen sowie Empfehlungen zur Umsetzung von Nachhaltigkeitsaspekten in ihren Fachbereichen voranzubringen. Einige gehen hier mit gutem Beispiel voran und können als Vorbild dienen. Auch die Versorgungswerke sollten ihrer Verantwortung nachkommen und Strategien ausarbeiten, um klima- und gesundheitsschädliche Wirkungen der Anlagen von Versicherungsgeldern der Ärzt:innen zu minimieren.
2. Hitzeschutz umsetzen
Beratung und Anpassungsmaßnahmen zum Hitzeschutz sollten dringend in allen Pflege- und Gesundheitseinrichtungen umgesetzt werden. Noch immer fehlt es an Informationsmaterialien, die in Praxen, Kliniken, Gesundheits- und Pflegeeinrichtungen an Mitarbeitende, Patient:innen und Angehörige verteilt werden können. Auch Fortbildungen zu fachspezifischen Aspekten zum Umgang mit Hitzeperioden, in denen auch ärztliche Beratung zum Umgang mit Hitzewellen adressiert werden können, sollten verstärkt angeboten werden – vor, während und nach Hitzeperioden.
3. Klimafreundliche Rahmenbedingungen schaffen
Der Klimawandel wird im gesundheitlichen Kontext inzwischen breit diskutiert und viele Institutionen und Akteur:innen benennen die Bedeutung und Dringlichkeit des Handelns. Gleichzeitig hat sich an den Rahmenbedingungen, die effektive Klimaschutz- und -anpassungsmaßnahmen im Gesundheitswesen ermöglichen würden, bislang kaum etwas getan. Der Klimapakt Gesundheit,[i] der Ende 2022 vom Bundesgesundheitsministerium und Einrichtungen der Selbstverwaltung geschlossen wurde, könnte dabei eine wichtige Rolle spielen, sofern er mit konkreten Maßnahmen unterfüttert wird.
4. Ressourcenschonende, präventionsorientierte Zuwendungsmedizin ermöglichen
Vielen Mediziner:innen fehlen Anreize, Zeit und Ressourcen für Behandlungen, bei denen die langfristige Gesundheitsförderung, individuelle Bedürfnisse der Patient:innen und die Gesprächs- und Verhaltensebene priorisiert wird. Entsprechende Änderungen im Abrechnungssystem und in der Priorisierung im Gesundheitssystem hätte sowohl für die Gesundheit der Patient:innen, die Arbeitszufriedenheit der Ärzt:innen als auch die Umwelt große Vorteile.
Stiftung Gesundheit
Wissen ist die beste Medizin – angespornt von diesem Gedanken setzt sich die Stiftung Gesundheit mit Sitz in Hamburg bundesweit und unabhängig seit mehr als 25 Jahren für Transparenz im Gesundheitswesen ein und bietet Verbrauchern praktische Orientierungshilfe. Neben ihren satzungsgemäßen Aufgaben führt die Stiftung Gesundheit kontinuierlich Studien durch, wie etwa seit 2005 die Studienreihe „Ärztinnen und Ärzte im Zukunftsmarkt Gesundheit“. Dabei erfasst die Stiftung Stimmung, Meinungen und Erfahrungen der Ärzteschaft und liefert Ergebnisse zu aktuellen Fragestellungen. Als Basis für zahlreiche Services dient das Strukturverzeichnis der medizinischen Versorgung, das die Stiftung mit großer Sorgfalt aktuell hält und stetig weiterentwickelt. Die Mehrzahl der gesetzlichen und privaten Krankenversicherungen bezieht Informationen aus dem Verzeichnis. Damit versorgt die Stiftung Gesundheit rund 75 Millionen Versicherte in Deutschland.
Literaturverzeichnis
- Bundesärztekammer (2021). 125. Deutscher Ärztetag 2021. Anträge und Beschlüsse. https://125daet.baek.de/Applications.
- Robert Koch Institute (2022). Hitzebedingte Mortalität in Deutschland 2022. Epidemiologisches Bulletin 42.
- Winklmayr, C. et al. (2022). Hitzebedingte Mortalität in Deutschland zwischen 1992 und 2021. Deutsches Ärtzeblatt 199: 451-457.
- Sachverständigenrat zur Begutachtung der Entwicklung im Gesundheitswesen (SVR) (2023). Resilienz im Gesundheitswesen: Wege zur Bewältigung künftiger Krisen. Gutachten 2023. Medizinisch Wissenschaftliche Verlagsgesellschaft, Berlin.
- Baltruks D., Jenny M., Mezger N.C.S., Voss M. (2022). Umsetzungen der Beschlüsse des 125. Deutschen Ärztetages zu Klima und Gesundheit. https://www.klimawandel-gesundheit.de/wpcontent/uploads/2022/05/20220519-PB-Aerztetag.pdf
- Deutsche Gesellschaft für Allgemeinmedizin und Familienmedizin (DEGAM) (o.D.). Der Klimawandel ist die größte Bedrohung für die globale Gesundheit im 21. Jhd – Hausärzt*innen sind gefragt! https://www.degam.de/files/Inhalte/Degam-Inhalte/Ueber_uns/Positionspapiere/Positionspapier_Klimawandel_Gesundheit_final.pdf
- Deutsche Allianz Klimawandel und Gesundheit e.V. (n.D.). https://klima-gesund-praxen.de
- Baltruks D., Sowa M. & Voss M. (2022). Nachhaltigkeit im Arzneimittelwesen stärken. Berlin: Centre for Planetary Health Policy. https://cphp-berlin.de/nachhaltigkeit-im-arzneimittelwesen-staerken/
- Abfallmanager Medizin (2023). Ökodesign von Medizinprodukten – Recyclingfähigkeit von Anfang an mitdenken. https://www.abfallmanager-medizin.de/themen/oekodesign-von-medizinprodukten/
- Hartmannbund (2022). Hartmannbund-Hauptversammlung 2022 – Leitantrag: Gesundheitsversorgung im Zeichen von Planetary Health. https://www.hartmannbund.de/wp-content/uploads/2022/11/2022-11_HV_NR_00_Leitantrag-Planetary-Health.pdf
- Bundesärztekammer (2022). BÄK-Curriculum Klimawandel und Gesundheit. https://www.bundesaerztekammer.de/fileadmin/user_upload/BAEK/Themen/Aus-Fort-Weiterbildung/Fortbildung/BAEK-Curricula/BAEK-Curriculum_Klimawandel_und_Gesundheit.pdf
- PACE (2023). Ernährung. https://projekte.uni-erfurt.de/pace/topic/special/60-food/
- Hartmannbund (2022). Hartmannbund-Hauptversammlung 2022 – Beschluss Nr. 2: Pflanzenbasierte Ernährung – auch als Teil des Klimaschutzes – vorantreiben. https://www.hartmannbund.de/wp-content/uploads/2022/11/2022-11_HV_NR_02_Pflanzenbasierte-Ernaehrung-vorantreiben.pdf
- Deutsches Netzwerk Evidenzbasierte Medizin e.V. (2023). EbM-Kongress 2023. https://www.ebm-netzwerk.de/de/veranstaltungen/termine/ebm-kongress-2023
- Baltruks D., Mezger N.C.S., Schulz C.M., Voss M. (2022). Umsetzungsbereitschaft unter Ärzt:innen und Führungskräften für Klimaschutz und Nachhaltigkeit im Gesundheitswesen braucht Unterstützung. https://cphp-berlin.de/umsetzung-von-klimaschutz-und-nachhaltigkeit-unter-aerztinnen-und-fuehrungskraeften-im-gesundheitswesen-braucht-unterstuetzung/
- Bundesministerium für Gesundheit (2022). Klimapakt Gesundheit – Gemeinsame Erklärung. https://www.bundesgesundheitsministerium.de/fileadmin/Dateien/3_Downloads/G/Gesundheit/Erklaerung_Klimapakt_Gesundheit_A4_barrierefrei.pdf
© CPHP, 2023
Alle Rechte vorbehalten
Centre for Planetary Health Policy
Cuvrystr. 1, 10997 Berlin
Das CPHP ist eine unabhängige Denkfabrik, die zu Gesundheitspolitik und globalen Umweltveränderungen arbeitet.
info@cphp-berlin.de
www.cphp-berlin.de
Zitationsvorschlag:
Baltruks, D., Voss, M. (2023).
Im Rahmen begrenzter Möglichkeiten. Wie Ärzt:innen Klimaschutz und anpassungs-maßnahmen umsetzen. E-01-23. Berlin: Centre
for Planetary Health Policy. Abrufbar
unter: cphp-berlin.de/e-01-2023/
CPHP-Publikationen unterliegen einem dreistufigen internen Überprüfungsverfahren und geben die Auffassung der Autor:innen wieder.
Empirische Befunde basieren auf eigener empirischer Forschung (z.B. durch Umfragen) zu relevanten Fragestellungen im Bereich Gesundheit innerhalb planetarer Grenzen.
Sie beschreiben kurz die Methodik, präsentieren und kontextualisieren die Forschungsergebnisse und leiten daraus politische Handlungsempfehlungen ab.

